健康知识
一文读懂:子宫内膜异位症如何 “伤害” 输尿管?从机制到手术方案全梳理
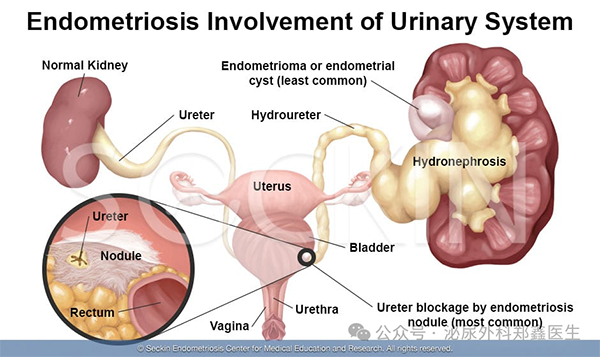
子宫内膜异位症如何导致输尿管狭窄?
子宫内膜异位症示意图
子宫内膜异位症是指本应生长在子宫内的内膜组织,异位生长到了身体其他部位。当这些组织生长在泌尿系统,特别是输尿管附近时,就可能导致问题。
输尿管狭窄两种主要发生机制
外在性压迫(更常见,约占80%)
异位的子宫内膜组织在输尿管外的盆腔组织上生长,形成异位病灶或囊肿(如深部浸润型子宫内膜异位症,DIE)。这些病灶在每次月经周期中也会出血、发炎,刺激周围组织产生纤维化(瘢痕组织)。越来越多的纤维组织像“绷带”一样包裹、挤压输尿管管腔,导致其从外部受压而变窄。

外在性压迫示意图
内在性浸润(较少见,约占20%)
子宫内膜组织直接侵入输尿管管壁内部,甚至在管腔内生长。病灶本身会占据管腔空间,同时引起的炎症和周期性出血也会导致管壁纤维化增厚,从内部造成梗阻。
简单来说,过程是:异位病灶 → 慢性炎症 & 周期性出血 → 纤维组织形成 → 输尿管管腔变窄 → 尿液排出受阻。
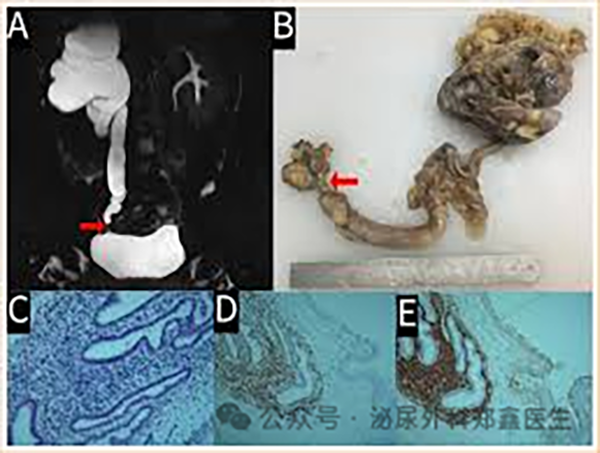
内在性浸润示意图
临床症状与危害
这种狭窄的隐匿性很强,这是最大的风险点。
可能无症状:高达50%的患者在早期没有明显症状。腰痛等症状常被误认为是内异症本身的痛经或盆腔痛,从而被忽视。
非特异性症状:一侧腰部隐痛或钝痛(与月经周期可能有关也可能无关),反复出现的尿路感染。
严重并发症:如果狭窄持续加重,会导致尿液无法顺利排出,引起肾积水。肾积水会逐渐损害肾功能,如果长期得不到治疗,可能导致不可逆的肾脏损伤甚至功能丧失(“沉默的肾丢失”)。
并发症示意图
提示:最严重的情况下可能需要进行肾切除术。
诊断方法
由于症状隐匿,早期诊断需要依靠医生的警惕性和相关检查。
影像学检查
肾脏膀胱超声:作为初步筛查,可以发现肾积水。
MRI(磁共振成像):是首选的检查方法,MRI可以清晰地显示盆腔内异症病灶的范围、深度,以及病灶与输尿管的关系,判断是外在压迫还是内在浸润,并能评估肾积水的严重程度。
CT尿路造影(CTU):能三维重建整个泌尿系统,精确显示狭窄的位置和长度。
静脉肾盂造影(IVP):传统方法,也能显示狭窄和肾积水情况。
实验室检查
肾功能检查(如血肌酐):评估总体肾功能。
尿常规:检查是否有潜血或感染迹象。
膀胱镜检查+输尿管插管/逆行肾盂造影
属于有创检查,但当影像学结果不明确时,它可以精确界定狭窄的位置和性质,并在必要时放置输尿管支架(DJ管)来引流肾脏。
治疗策略
治疗目标:解除梗阻、保护肾功能、处理内异症病灶、预防复发。治疗方案需要由妇科和泌尿外科医生共同制定(多学科协作MDT)。
药物治疗(激素治疗)
作用:无法解除已有的机械性狭窄,但可以抑制内异症病灶的活性,减轻炎症,延缓疾病进展。常用于术后辅助治疗或为手术做准备。
药物:GnRH-a(促性腺激素释放激素激动剂)、孕激素、口服避孕药等。
手术治疗是解决梗阻的主要手段
手术指征:出现症状性疼痛、反复感染、中重度肾积水或肾功能下降。
手术原则:切除所有可见的内异症病灶(由妇科医生完成)。解除输尿管梗阻(由泌尿外科医生完成)。
具体术式
输尿管松解术:对于外在压迫型,只需仔细地将输尿管从周围的纤维组织中游离出来,解除压迫。
输尿管段切除+端端吻合术:如果狭窄段很短(<2-3cm),且位置合适,可将狭窄段切除,再将健康的两端重新连接。
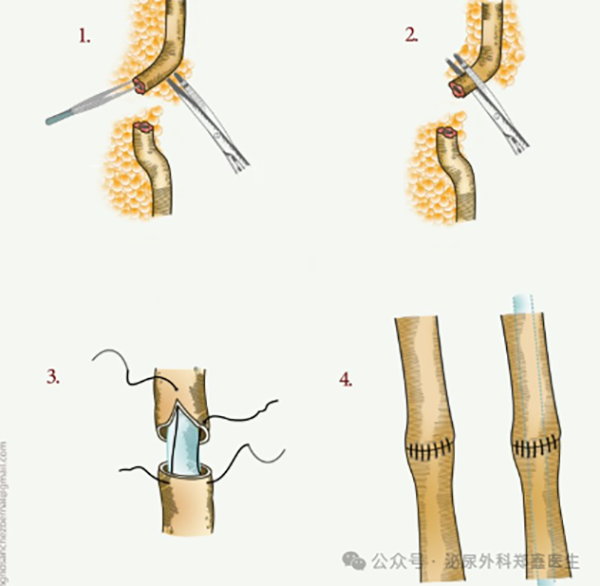
输尿管段切除+端端吻合术示意图
输尿管膀胱再植术:如果狭窄靠近输尿管末端(连接膀胱处),可将输尿管病变段切除,然后将健康的输尿管重新植入膀胱。
肾切除术:只有在肾脏因长期严重梗阻已完全无功能、且对侧肾功能正常的情况下才会考虑。
术后通常需要留置输尿管支架(DJ管)数周至数月,以确保吻合口愈合通畅。
总结与建议
提高警惕:所有诊断为深部浸润型子宫内膜异位症(DIE) 的患者,都应被视为输尿管受累的高危人群,即使没有泌尿系统症状,也应定期进行肾脏超声筛查。
及时就医:如果出现一侧腰痛、血尿或反复尿路感染,应及时告知妇科医生,并主动要求评估泌尿系统情况。
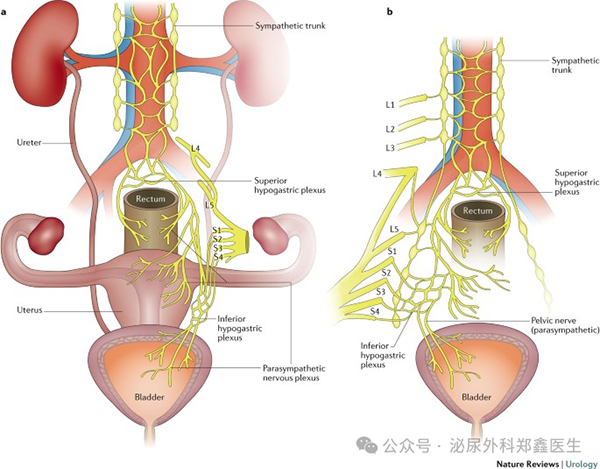
多学科协作(multidisciplinary team,简称MDT):治疗必须由经验丰富的妇科和泌尿外科医生团队共同完成,以确保最佳疗效。
长期随访:内异症是一种慢性病,有复发可能。即使手术后,也需要定期复查(如超声、肾功能),监测输尿管和肾脏情况。
泌尿外科
下一篇: 特应性皮炎科普公益行







 京公网安备11010502033042
京公网安备11010502033042